如果您无法下载资料,请参考说明:
1、部分资料下载需要金币,请确保您的账户上有足够的金币
2、已购买过的文档,再次下载不重复扣费
3、资料包下载后请先用软件解压,在使用对应软件打开
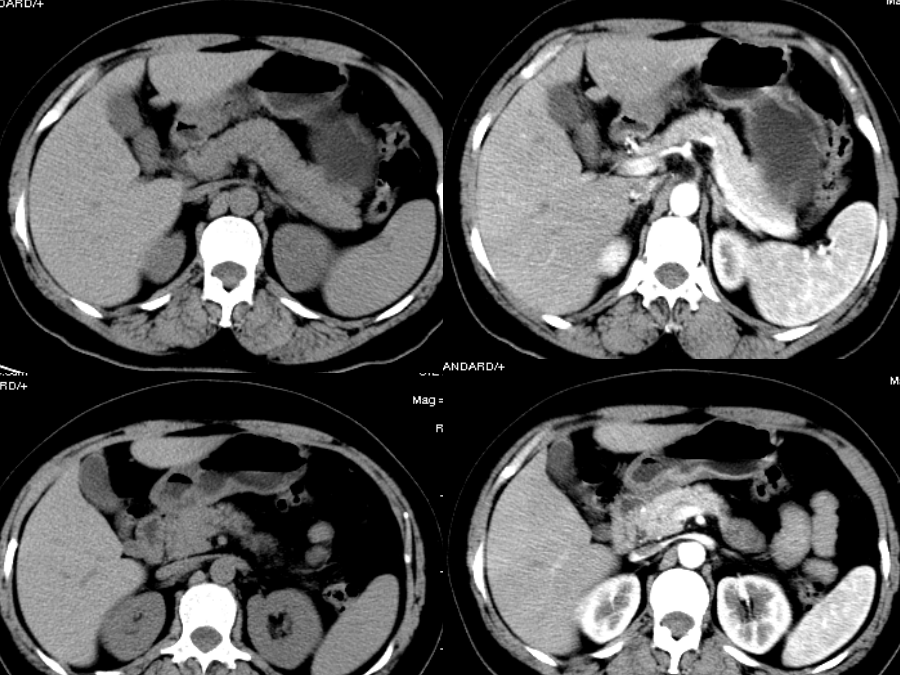
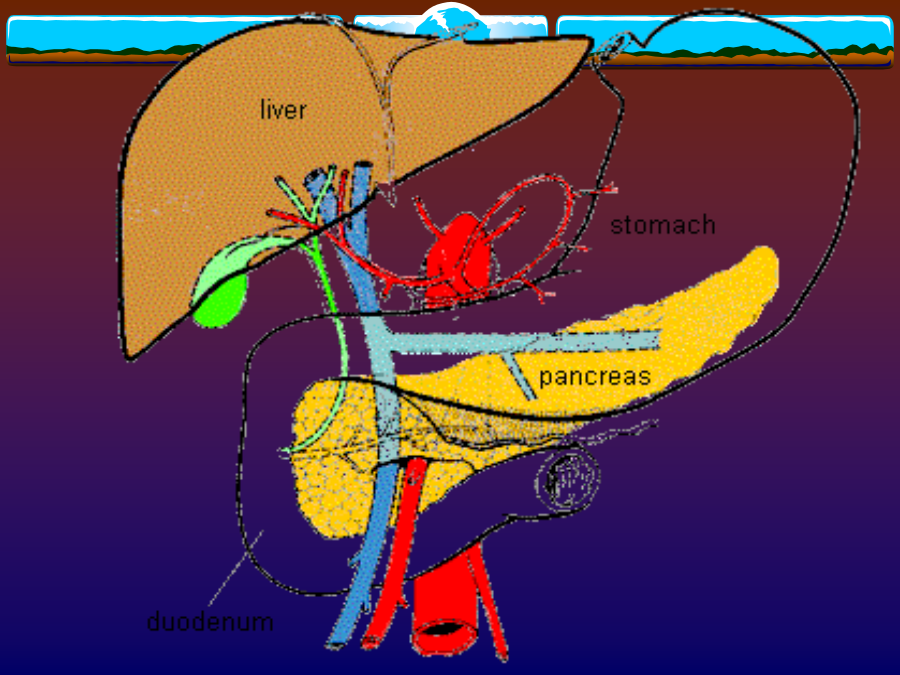
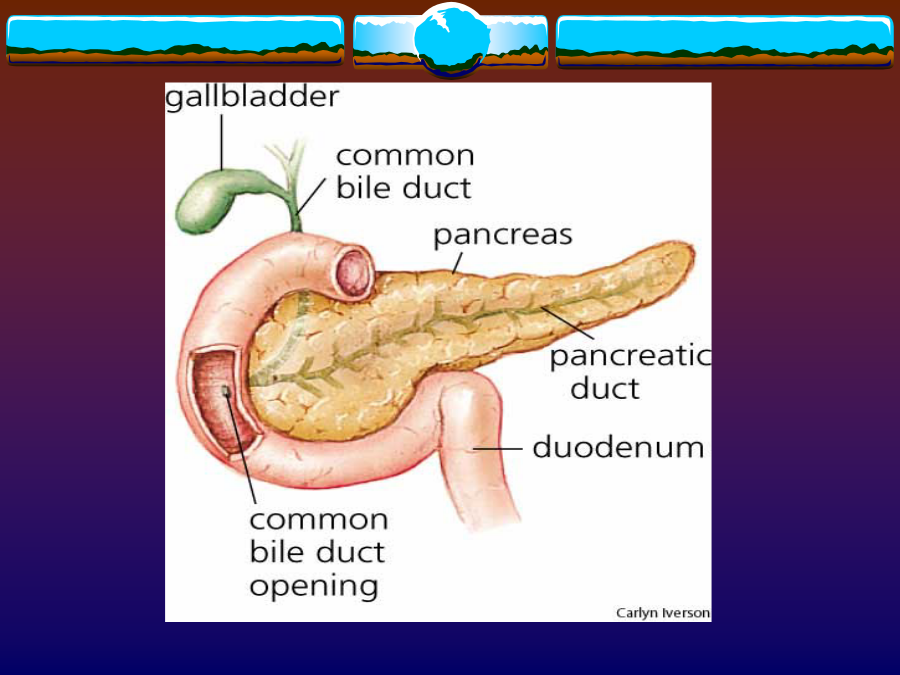
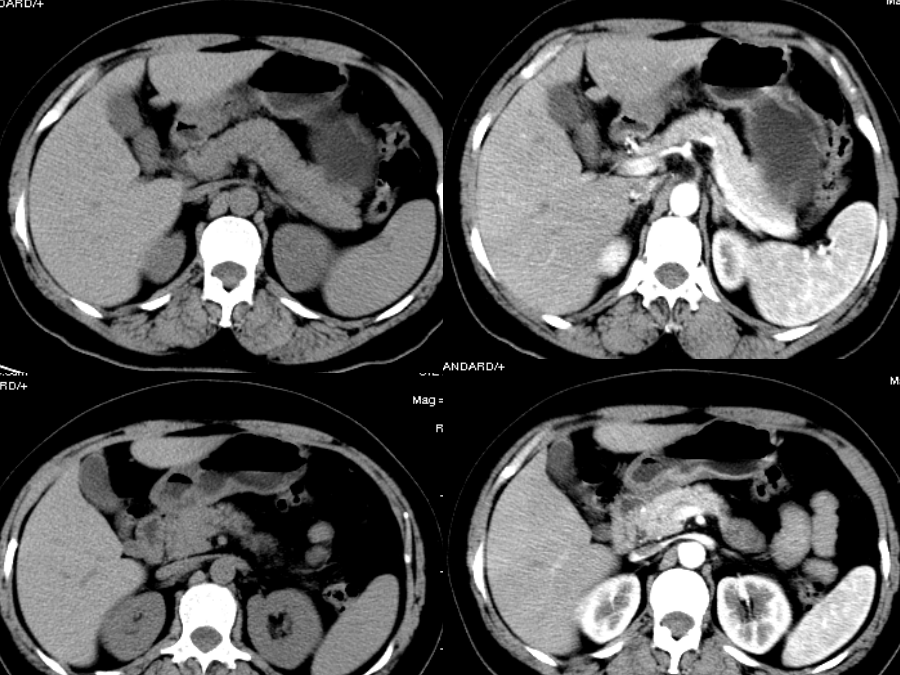
正常解剖位置:胰位于腹膜后肾前旁间隙内,相当于1-2腰椎高度。分部:胰分为胰头,胰颈,胰体,胰尾四部分。胰管:起自胰尾,贯穿于胰全长,沿途收纳胰液,最后与胆总管汇合开口于十二指肠降部的十二指肠大乳头。补:副胰管(可有)细而短,收纳胰头前上部的胰液,开口于十二指肠小乳头毗邻:右侧为十二指肠圈(duodenalloop)左侧为脾门前方为后腹膜(网膜囊后壁),再前方为网膜囊、下隐窝及胃后壁后方腹膜后大血管中线区域曲面重建胰的血管淋巴动脉:胰头部:胰十二指肠上/下动脉胰腺体尾部:胰背动脉,脾动脉的胰支和较大的胰大动脉、胰尾动脉静脉:胰头与胰颈的静脉,一般汇入胰十二指肠上、下静脉及肠系膜上静脉胰体、尾部的静脉大多以小属支形式从后方汇入相伴的脾静脉淋巴:胰头胰颈汇入十二指肠上下组淋巴结胰体尾部回流至胰、脾淋巴结组,再回流到肠系膜上淋巴结组最后腹腔淋巴结胰腺正常CT表现曲面重建急性胰腺炎CT诊断(acutepancreatitis,AP)概念:是胰蛋白酶原溢出被激活成胰蛋白酶引起胰腺及其周围组织自身消化的一种疾病CT检查目的:1、确定急性胰腺炎存在2、判断病变的范围、程度,协助临床确定急性胰腺炎的类型和预后评价3、了解急性胰腺炎的各种并发症急性胰腺炎CT表现1水肿型:胰腺体积:局部或弥漫性肿大胰腺密度:正常或略减低胰周变化:胰腺边缘模糊,邻近肾前筋膜增厚急性胰腺炎CT表现女性,72岁,突发性上腹部不适转疼痛加剧10小时,伴呕吐,胰淀粉酶发病10天无明显升高。血象:白细胞总数和中性均无升高。发病前2小时曾食用油煎蛋并发症女性,72岁,突发性上腹部不适转疼痛加剧10小时,伴呕吐,胰淀粉酶发病10天无明显升高。血象:白细胞总数和中性均无升高。发病前2小时曾食用油煎蛋3.假性囊肿主要是由于渗出液未能及时吸收,被纤维结缔组织包绕所致,多在起病3~4周后形成,位于胰内或胰外,其囊壁无上皮细胞,仅有纤维膜构成,其囊内衬无完整上皮,也无分泌功能,囊内为坏死组织、陈旧性出血及胰液分泌物CT表现对其壁的显示较清楚,增强扫描囊壁强化明显。早期的假性囊肿密度较高,需要与胰腺肿瘤相鉴别4.胰腺及胰腺外脓肿发生于重症胰腺炎的后期,常在发病后4周或4周以后。有脓液存在,细菌或真菌培养阳性,含极少或不含胰腺坏死组织,这是区别于感染性坏死的特点。胰腺脓肿比较可靠的征像为病灶内出现散在的小气泡。CT对严重急性坏死性胰腺炎和胰腺脓肿的区分有一定的困难。A胰腺脓肿(穿刺活检)B9月后复查,脓肿吸收5.出血及血管并发症出血的诊断主要靠临床标准,CT上仅5%病例表现为胰腺区域的高密度影CT可显示急性胰腺炎侵蚀血管引起的假性动脉瘤及其并发的门脉属支血栓等6.胃肠道并发症:常出现麻痹性肠梗阻、管腔狭窄甚至形成窦道CT可显示胰腺炎性病变扩展累及的消化道,也可显示胰腺假脓肿或胰性积液与邻近胃肠道的交通或瘘道形成全身并发症休克败血症胰性脑病呼吸系统并发症(ARDS)急性肾功能衰竭(ARF)全身性炎症反应综合症(SIRS)多器官功能衰竭(DEATH)慢性胰腺炎诊断要点1.胰腺体积:正常、缩小或增大2.胰管扩张3.胰管结石或胰腺实质钙化4.假性囊肿:与急性胰腺炎不同之处在于假性囊肿常位于胰腺内。2个月后静脉期,有胰腺炎病史胰腺癌的CT诊断(PancreaticCarcinoma)概述病理部位:胰头60-70%体部10-15%尾部5%弥漫性10%组织学:导管细胞起源导管细胞腺癌(90%)粘液性囊腺癌巨细胞癌等腺泡细胞起源腺泡细胞腺癌(1%)腺泡细胞囊腺癌转移:早直接蔓延淋巴转移血行转移沿神经鞘转移临床表现胰腺癌的CT检查目的胰腺癌的CT检查技术AxialMDCT胰腺癌的CT表现在观察胰腺增大、外形、轮廓改变时应注意:1、注意整个胰腺比例是否协调,比单纯胰腺测量值更有意义2、胰头部肿瘤往往较小,仅出现胰头圆隆或球形扩大,难以出现像胰腺体尾部肿块局部扩大和分叶状肿块表现,若同时伴有胰腺体尾部萎缩及胰管扩张,这种球形扩大便于识别3、钩突正常为楔形,钩突肿块可以使钩突变圆隆或呈分叶状增大,突出于肠系膜上血管与右肾静脉之间,甚至包绕肠系膜上血管4、全胰侵润性胰腺癌者,胰腺各部弥漫性、不规则肿大,有时伴有不规则低密度或混合密度胰腺癌的CT表现直接征象胰腺内低密度肿块伴或不伴胰腺轮廓改变胰腺癌为少血管肿瘤,乏血供,增强扫描呈相对低密度间接征象1梗阻性胆管、胰管扩张胰头的肿块常导致胆总管和胰管受压梗阻扩张,由于胰腺癌的70%发生在头颈部,使得胰、胆管扩张出现的比例相当高,胆总管的扩张可达72%,最宽达30mm,胰管的扩张可达60.2%,最宽达17mm,常在肿块出现的层面变形、中断