如果您无法下载资料,请参考说明:
1、部分资料下载需要金币,请确保您的账户上有足够的金币
2、已购买过的文档,再次下载不重复扣费
3、资料包下载后请先用软件解压,在使用对应软件打开
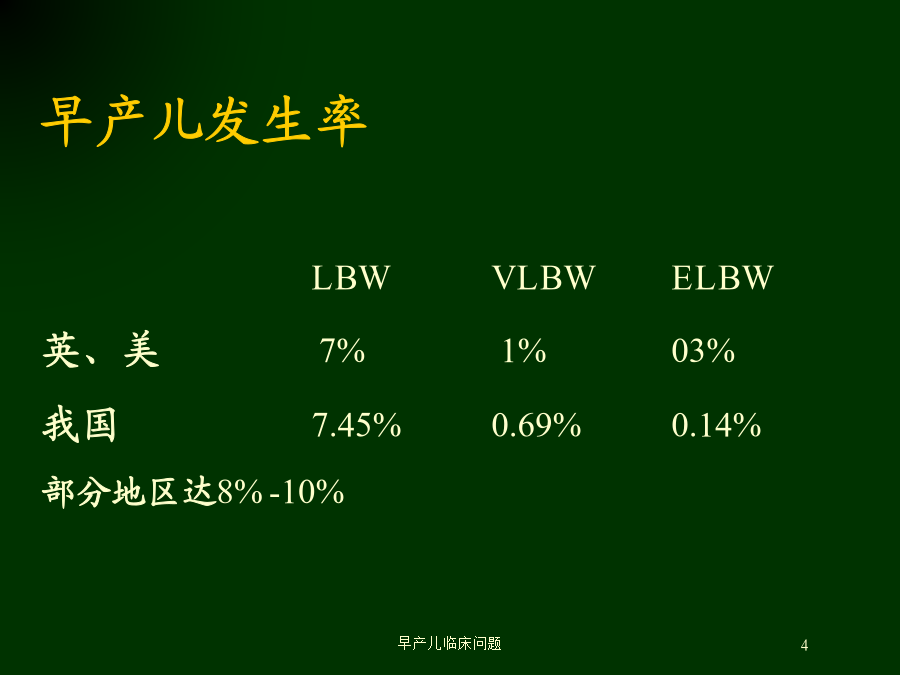
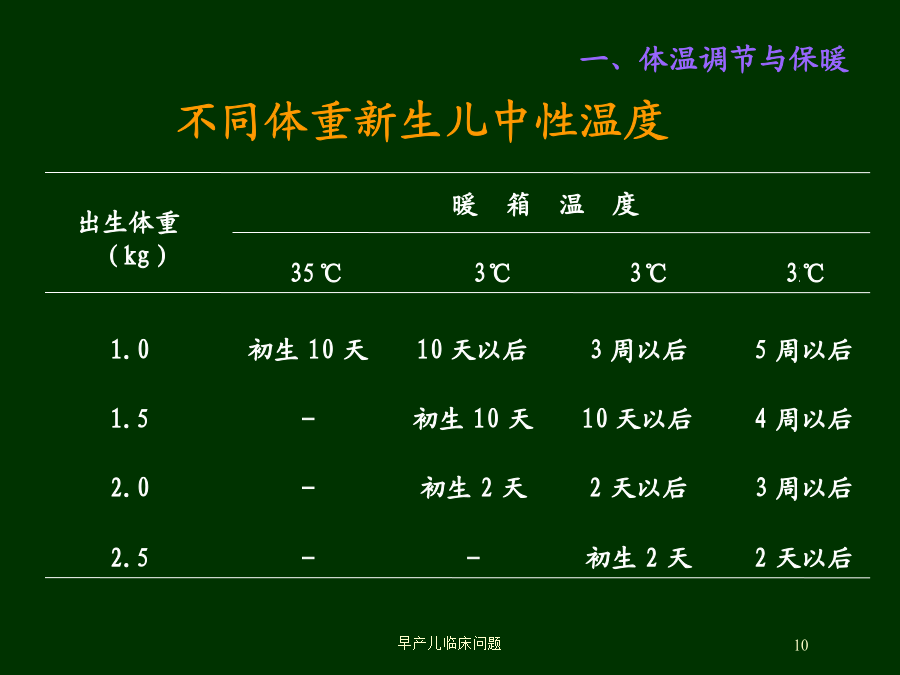
早产儿临床问题早产儿定义低出生体重儿(LowBirthWeight-LBW)出生体重<2500克极低出生体重儿(VeryLowbirthweight-LBW)出生体重<1500克超低出生体重儿(ExtremelyLowbirthweight-ELBW)出生体重<1000克早产儿发生率早产儿概况出生前和出生时处理体温调节和保暖呼吸和呼吸管理脑损伤代谢紊乱胃肠功能与营养问题心血管问题一、体温调节与保暖产房温度26–28℃,湿度70%出生后迅速将全身擦干,放在预热棉毯中,不让患儿裸露,预热暖箱出生时抢救必须在辐射加热床进行根据中性温度设置暖箱温度尽可能在暖箱中进行各种操作注意头部的保暖出生体重日龄1-1011-2021-30>30温度35℃34℃33℃32℃湿度100%90%80%70%呼吸管理二、呼吸问题与呼吸管理CPAP对轻症或早期RDS可先用CPAP压力以4–5cmH2O(1cmH2O=0.098kpa)为宜;不要等到血气异常,及时使用CPAP可减少机械通气的使用;肺表面活性物质(PS)治疗给药方法气管内滴入气雾法?机械通气合并症治疗2、新生儿呼吸暂停-Apnea药物治疗枸橼酸咖啡因优点:半衰期长,脂溶性高,透过血脑屏障快负荷量:20mg/kg(相当于咖啡因10mg/kg)维持量:5mg/kg,每天1次,静脉滴注血浓度:维持在10~20ug/ml纳洛酮:用于母亲产前(4-6小时)用过麻醉剂或经氨茶碱治疗后效果不理想者;继发性呼吸暂停者,应积极治疗原发病如改善氧供、控制感染、纠正代谢紊乱、维持正常体温等1、呼吸支持:尽可能低的气道压力和氧浓度,维持血气指标基本正常,尽早撤离呼吸机2、限制液体量:应限制液体入量,并使用利尿剂,但利尿剂易引起电解质紊乱,剂量宜小3、糖皮质激素炎性反应在BPD发病中起重要作用,激素具有抗炎作用,但不良反应较多不宜常规使用激素预防BPD4、抗感染机械通气及BPD常并发肺部感染而感染可促使BPD的发生和发展多做痰培养,根据药敏结果选用抗生素5、营养支持:三、早产儿脑损伤发病率15%<1500g尸检其发生率50~70%80%发生在生后3天内、多在1周内早发:24~48小时晚发:2周以后及时、准确地对早产儿进行复苏、防止低氧和高碳酸血症避免液体输入过多过快、渗透压过高减少操作和移动、保持安静生后常规用VitK1静脉滴注?药物预防?后遗症2、脑室周围白质软化(PVL)尚无有效的治疗方法,重在预防定期随访头颅B超和神经行为测定、以利早期发现强调早期开始康复治疗,减少后遗症四、代谢紊乱血糖监测:每天3-4次,直到血糖稳定早期喂养:对可能发生低血糖症者生后1小时即开始喂10%葡萄糖生后2~3小时开始喂奶静脉滴注葡萄糖血糖<40mg/dl,葡萄糖6~8mg/kg.min血糖<30mg/dl,葡萄糖8~10mg/kg.min激素:持续、顽固性低血糖葡萄糖>12mg/kg.min仍不能纠正低血糖可加用氢化可的松(5mg/kg.d)病因治疗:对反复发生或顽固性低血糖症主要病因:静脉给葡萄糖浓度过高、速度过快;应激性高血糖症;药物性高血糖症病临床问题:尿糖和渗透性利尿,脱水,烦躁严重高渗血症导致颅内出血,引起呼吸暂停防治监测血糖根据血糖水平调整葡萄糖输注量和速度控制非补液性液体葡萄糖的浓度和滴注速度血糖持续>15mmol/L(270mg/dl)可用胰岛素皮下注射正规胰岛素0.1-0.2u/kg,q6-12h并密切随访血糖,防止发生低血糖症如用静脉注射:0.02~0.1u/kg·h(必须严格控制)五、胃肠功能与营养问题能量摄入:开始30Kcal/kg·d,以后每天增加10Kcal/kg·d需摄入120~150Kcal/kg·d脂肪、糖、蛋白质需要量按比例分配蛋白质3~4g/kg·d、碳水化合物8~22g/kg·d、脂肪4~9g/kg·d水:正常可耐受150~200ml/kg·d疾病控制在120~130ml/kg·d其它:同时补充维生素、微量元素等经口喂养:适用于吸吮、吞咽功能较好者胃管喂养:适用于吸吮、吞咽功能不协调者间隙胃管法:操作简单,可较快地促进肠道成熟持续胃管法:不易引起腹胀,常有不耐受、胃潴流经幽门喂养非营养性吸吮母乳对早产儿更为有利、早产儿配方奶但对超低出生体重儿,未强化人乳生长速率缓慢,需补充母乳强化剂无法母乳喂养者,选用早产儿配方乳肠道外营养:对较小的早产儿,肠道内喂养耐受性较差,要同时辅以肠道外喂养