如果您无法下载资料,请参考说明:
1、部分资料下载需要金币,请确保您的账户上有足够的金币
2、已购买过的文档,再次下载不重复扣费
3、资料包下载后请先用软件解压,在使用对应软件打开
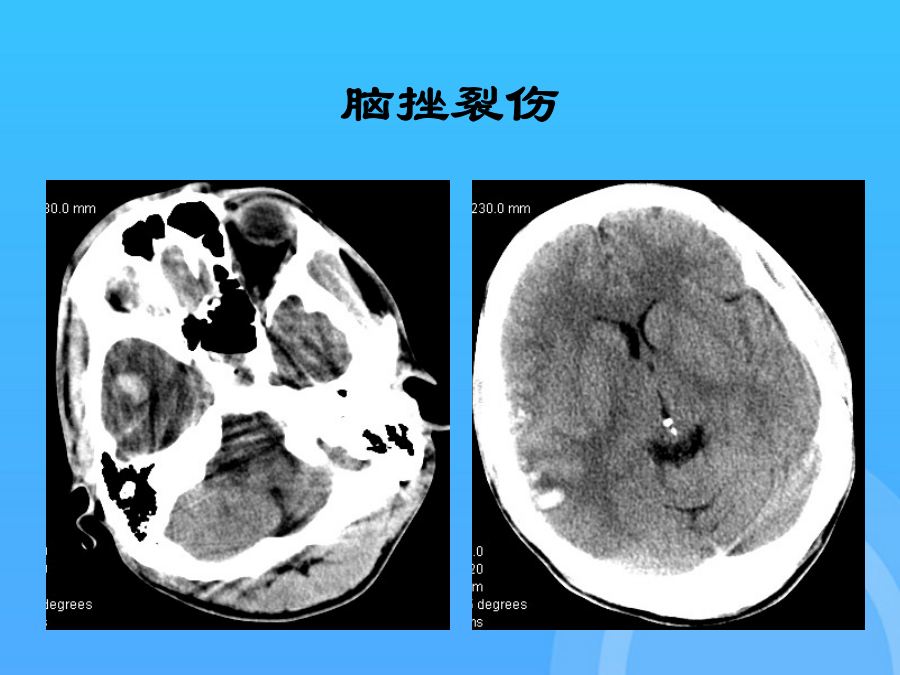
颅脑外伤概况脑挫裂伤(LacerationandContusionofbrain)病因病理轻度仅皮质出现多灶点片状出血;严重可使软脑膜撕裂,脑实质破损断裂,并可损伤深及神经核团及脑室;同时脑挫裂区周围常有脑水肿,还可发生弥漫性脑肿胀、蛛网膜下腔出血。临床表现CT表现并发蛛网膜下腔出血时,表现为大脑纵裂、脑沟、脑池呈高密影;并发急性脑内血肿呈边缘清楚圆形或不规则形高密度影,CT值约50HU-90HU间,周围有低密度水肿带。脑内血肿,可破入脑室形成脑室血肿,使脑室呈现高密影或脑室铸型。轻度脑挫裂伤、水肿和出血灶可逐渐吸收消散,CT表现逐渐消失;如坏死液化形成囊肿,则低密影长期存在,边缘光滑整齐,CT值近脑脊液。脑挫裂伤脑挫裂伤脑挫裂伤脑挫裂伤及血肿右颞叶脑内血肿迟发性血肿血肿吸收期颅骨骨折双侧大脑半球弥漫性脑水肿及脑肿胀表现,灰白质分界模糊。血肿开始为新鲜血液和血块,几天后血块液化并被逐渐吸收,周围有薄层肉芽组织形成,l个月左右形成肉芽包膜,内含血块液化之液体,混有柔软凝块,有的可机化成固体。静脉源形硬膜外血肿因静脉压力低,血肿形成晚,CT扫描时血肿可能溶解,表现为略高密度或低密度区;硬膜外血肿的形态改变和CT相仿,呈双凸形或梭形,边界锐利,位于颅骨内板和脑表面之间;硬膜外血肿、硬膜下血肿、脑内血肿;硬膜外血肿(ExtraduralHematoma)严重可使软脑膜撕裂,脑实质破损断裂,并可损伤深及神经核团及脑室;轻度脑挫裂伤、水肿和出血灶可逐渐吸收消散,CT表现逐渐消失;T1WI呈低信号,T2WI呈高信号;病理:脑白质、灰白质交界区、胼胝体、脑干及小脑等处,弥漫性轴索断裂、点片状出血和水肿。部分出现持续昏迷,直至死亡。随脑挫裂伤、脑出血和脑水肿而异;急性、亚急性硬膜下血肿经常合并严重脑挫裂伤,因此常有严重意识障碍、昏迷加深或清醒后昏迷、单侧瞳孔散大和其他脑压迫症状,并发脑疝时可出现生命机能衰竭的症状。部分患者持续昏迷,甚至成为植物人,存活者常有严重神经系统后遗症。脑室、脑池、脑沟变窄或消失。多为急性或亚急性,伤后昏迷较深,持续时间较长;脑挫伤出血脑挫裂伤伴脑内血肿弥漫性脑损伤病理弥漫性脑白质损伤(剪切伤)病因:头部受到旋转暴力致大脑绕中轴发生旋转运动;病理:脑白质、灰白质交界区、胼胝体、脑干及小脑等处,弥漫性轴索断裂、点片状出血和水肿。临床表现CT表现弥漫性脑白质损伤:胼胝体、第三脑室旁、中央白质、脑干及小脑可有点、片状出血,无中线结构移位;部分见蛛网膜下隙出血、脑室内出血;双侧大脑半球弥漫性脑水肿及脑肿胀表现,灰白质分界模糊。MRI表现弥漫性脑白质损伤:如为非出血性,表现为脑白质、脑灰白质交界处、胼胝体、脑干及小脑散在、分布不对称的点片状异常,T2WI呈高信号,T1WI呈低或等信号。急性期出血T2WI呈低信号,T1WI等信号;亚急性期和慢性期出血T1WI呈低信号,T2WI呈高信号。外伤性颅内血肿硬膜外血肿(ExtraduralHematoma)病因病理血肿开始为新鲜血液和血块,几天后血块液化并被逐渐吸收,周围有薄层肉芽组织形成,l个月左右形成肉芽包膜,内含血块液化之液体,混有柔软凝块,有的可机化成固体。临床表现CT表现血肿可见占位效应;静脉源形硬膜外血肿因静脉压力低,血肿形成晚,CT扫描时血肿可能溶解,表现为略高密度或低密度区;少数病人以后发生慢性硬膜外血肿,增强后扫描可显示血肿内缘的包膜增强,有助于等密度硬膜外血肿的诊断;骨窗位常可显示骨折。急性硬膜外血肿急性硬膜外血肿急性硬膜外血肿硬膜外血肿(肉芽包膜)MRI表现血肿的信号强度改变,与血肿的期龄有关急性期,血肿T1WI信号与脑实质相仿;T2WI血肿呈低信号;亚急性和慢性期,T1WI、T2WI像均呈高信号。血肿占位效应:患侧脑皮质受压扭曲,即脑回移位征,与颅骨内极距离增大;脑表面血管内移等提示脑外占位病变征象。亚急性硬脑膜外血肿硬膜下血肿病因病理血肿发生在硬脑膜和蛛网膜之间;分为急性、亚急性和慢性;血肿形成时多为新鲜血液或柔软血凝块;3天内逐渐变成硬凝块并与脑膜粘着;2周内凝块逐渐液化,肉芽组织逐渐长入脑膜粘着面并机化,其硬膜粘着面形成血肿外膜,蛛网膜粘着面形成血肿内膜。临床表现CT表现硬膜外血肿(ExtraduralHematoma)血肿占位效应:患侧脑皮质受压扭曲,即脑回移位征,与颅骨内极距离增大;脑挫裂伤可以不留痕迹,也可以形成脑软化灶,伴邻近部位脑萎缩。积液可缓慢增多,也可逐渐吸收消失;随脑挫裂伤、脑出血和脑水肿而异;随着时间的推移,高铁血红蛋白继续氧化变性变成含铁血黄素,T1WI血肿信号强度低于亚急性期,由于蛋白含量仍高,其信号强度仍高于脑脊液,T2WI血肿为高信号。血肿占位效应